En 2016, Manish Kumar iba en un taxi hacia una conferencia académica cuando otro pasajero, con quien compartía el viaje, le platicó que su hija tenía una enfermedad urinaria que no tenía cura. La causa era una bacteria resistente a los antibióticos.
“Era una historia muy triste”, cuenta Kumar, director del grupo de sustentabilidad de la Escuela de Ingeniería de la Universidad de Estudios de Petróleo y Energía, en Dehradun, India, y miembro de la Faculty of Excellence del Tec de Monterrey, en entrevista con TecScience.
Fue en ese momento que Kumar sintió una urgencia por estudiar el fenómeno y contribuir a su solución.
La resistencia a antimicrobianos es un proceso mediante el cual bacterias, virus y hongos patógenos desarrollan mecanismos genéticos para defenderse de los medicamentos que están diseñados para matarlos, como los antibióticos, antimicóticos y antivirales.
Estas cepas resistentes suelen ser llamadas supermicrobios y son una de las mayores amenazas para la salud global. Actualmente, la resistencia a antimicrobianos mata a 1.2 millones de personas al año alrededor del mundo y se predice que, para 2050, mate a alrededor de 10 millones.
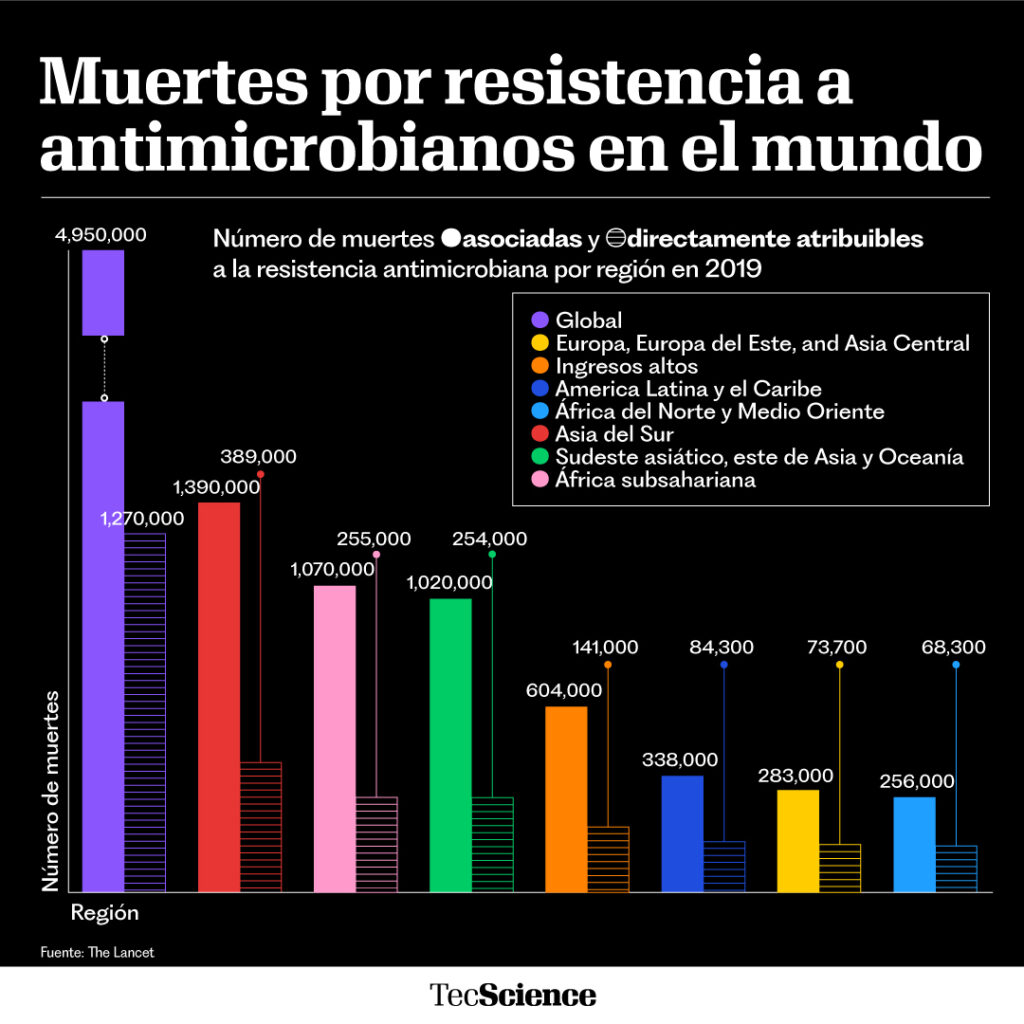
Con esto en mente, Kumar ha trabajado durante años con equipos multidisciplinarios y multinacionales para estudiar el fenómeno desde distintas perspectivas y entender qué tan grande es el problema, así como los factores que aceleran el surgimiento de estos supermicrobios.
“Siempre que los antimicrobianos se usen de forma desmedida, como en las guerras o las pandemias, habrá consecuencias en la dispersión de esta resistencia”, advierte Kumar.
Las pandemias empeoran la crisis
Aunque la resistencia a antimicrobianos es un proceso natural que ocurre en los patógenos a lo largo del tiempo, su propagación es acelerada por actividades humanas, como el uso excesivo e indebido de antibióticos (como cuando no completamos nuestro tratamiento, por ejemplo), así como el desecharlos de forma inadecuada cuando nos sobran.
“Los antibióticos que no son utilizados terminan en aguas residuales y pueden ayudar a la expansión de este problema”, explica Kumar. Como el medicamento llega diluido y no alcanza a matarlos, desarrollan resistencia con mayor facilidad.
A lo largo de su carrera, Kumar ha estudiado la contaminación de distintos cuerpos de agua y de aguas residuales, por lo que le pareció natural estudiar la prevalencia de supermicrobios en ríos, lagos y plantas de tratamiento.
En uno de sus estudios, midieron la cantidad de bacterias no resistentes y bacterias resistentes en plantas de tratamiento en India y Sri Lanka, al sur de Asia, y encontraron que el proceso para limpiar el agua reducía la cantidad de bacterias no resistentes, pero aumentaba las bacterias resistentes.
“Existe un dicho por ahí que dice que lo que no te mata, te hace más fuerte”, expresa Kumar.
Tras la pandemia por Covid-19, el investigador regresó a los mismos lugares donde ya habían medido la presencia de bacterias resistentes a antibióticos y encontraron que, en todos los casos, habían aumentado en cantidad.
De acuerdo con sus estudios, esto podría deberse a que, aunque esta crisis se debió a un virus, muchas personas recurrieron a los antibióticos para tratar infecciones añadidas o simplemente para prevenir.
“En lugares como India, no existen regulaciones tan estrictas para comprar antibióticos, cualquiera puede hacerlo sin una receta”, dice el experto.
Con esta y otras pandemias, surgen nuevas infecciones y problemas de salud que necesitan de forma urgente medicamentos, llevando a un aumento en su consumo.
En Portugal, la demanda de productos farmacéuticos aumentó un 60% en tan solo una semana, después de que la Organización Mundial de la Salud (OMS) declarara la última pandemia.
Las guerras también la empeoran
Así como en la pandemia se aceleró la aparición de patógenos resistentes a antimicrobianos, las guerras también pueden hacerlo.
“Las heridas de batalla y las enfermedades que se derivan de condiciones antihigiénicas que se viven en ellas requieren de antimicrobianos para ser tratadas”, dice Kumar.
Su uso excesivo, la destrucción de hospitales y servicios de salud, así como la interrupción de tratamientos por los desplazamientos a zonas seguras desencadenan resistencia a los medicamentos.
En un artículo publicado recientemente, titulado Guerras y pandemias: ¿aceleradores de la resistencia a los antimicrobianos del siglo 21?, Kumar y sus colegas explican que −históricamente− las guerras han aumentado el uso de antibióticos a nivel global.
Antes de la Primera Guerra Mundial los antibióticos no se habían descubierto, hasta que el 28 de septiembre de 1928, Alexander Fleming descubrió la penicilina que se convirtió en el primer antibiótico utilizado para tratar una enfermedad.
“Tras la Segunda Guerra Mundial se describió, por primera vez, la resistencia a la penicilina”, dice Kumar.
De acuerdo con los investigadores, esto no puede ser una coincidencia. Su hipótesis es que tanto las pandemias como las guerras son dos de los mayores aceleradores de la resistencia a antimicrobianos.
Algunas medidas para atacar el problema
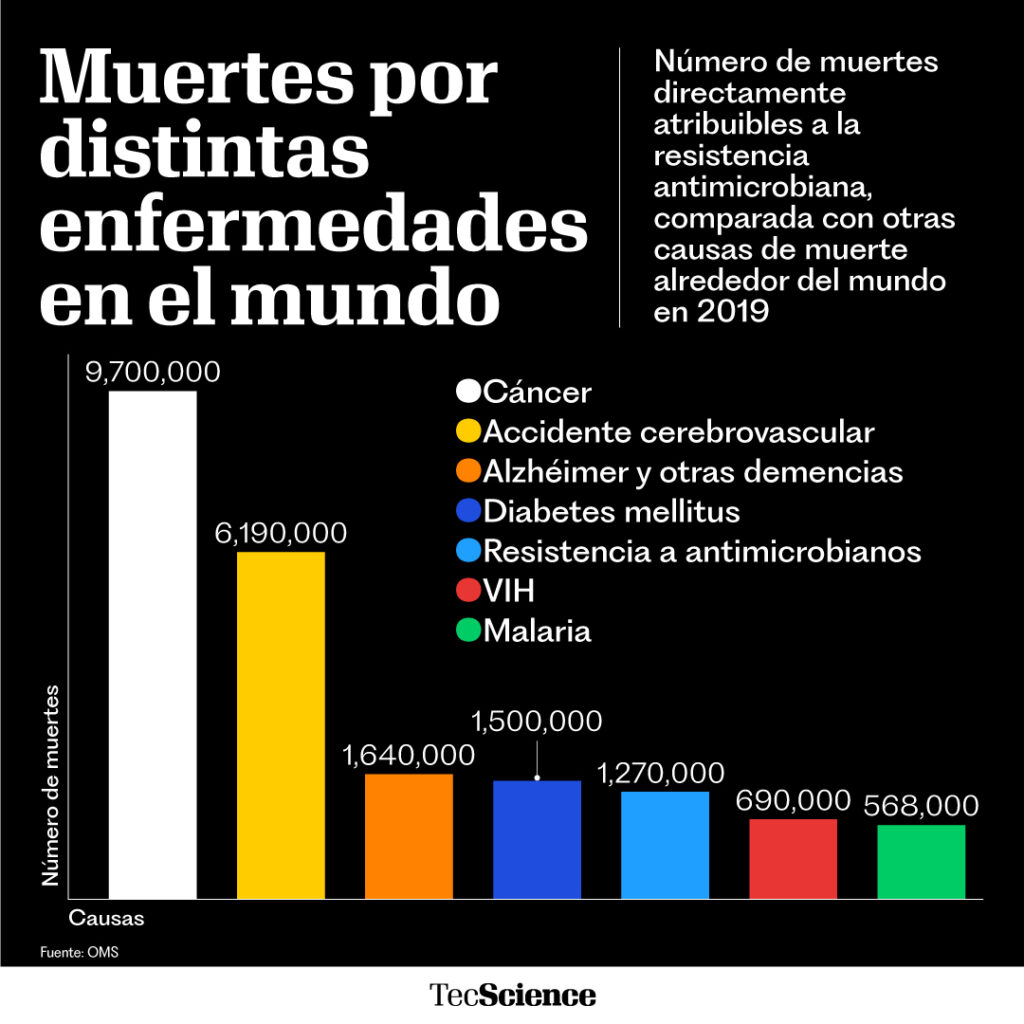
Aunque la resistencia a los antimicrobianos puede sonar a un problema lejano, la realidad es que hoy mata a más personas que la malaria o el virus de inmunodeficiencia adquirida (VIH).
Esto se vuelve aún más preocupante, porque, actualmente, existe un vacío en el descubrimiento de antibióticos efectivos. El último que pudo ser introducido como tratamiento fue descubierto en 1987.
Por ello, investigadores y organizaciones de salud alrededor del mundo han advertido que es urgente tomar medidas drásticas para ponerle un alto al problema y no permitir que siga creciendo.
“Tenemos que hacer un esfuerzo colectivo. El mundo es una aldea global en la que todos podemos viajar, contagiando enfermedades y esparciendo supermicrobios”, urge Kumar.
Algunas de las medidas que sugieren los expertos son:
- Establecer un control estricto en todos los países del mundo para la compra y uso de antimicrobianos
- Reducir su uso a casos donde sean realmente necesarios
- Evitar a toda costa su sobreprescripción
Los medios de comunicación, las escuelas y universidades deben hacer un esfuerzo por alertar a las personas sobre el problema para que, aunque no existan regulaciones, eviten sobreutilizarlos y cuestionen a sus médicos cuando quieran prescribirlos.
Los gobiernos y farmacéuticas también deben proveer un plan para el desecho apropiado de los antimicrobianos que no se utilicen para asegurar que no lleguen a las aguas residuales, los ríos o los mares.
“Si algún país piensa que no es su problema, están equivocados, todos estamos en riesgo y necesitamos perseguir una salud, un futuro conjunto”, expresa Kumar.
¿Te interesó esta historia? ¿Quieres publicarla? Contacta a nuestra editora de contenidos para conocer más marianaleonm@tec.mx