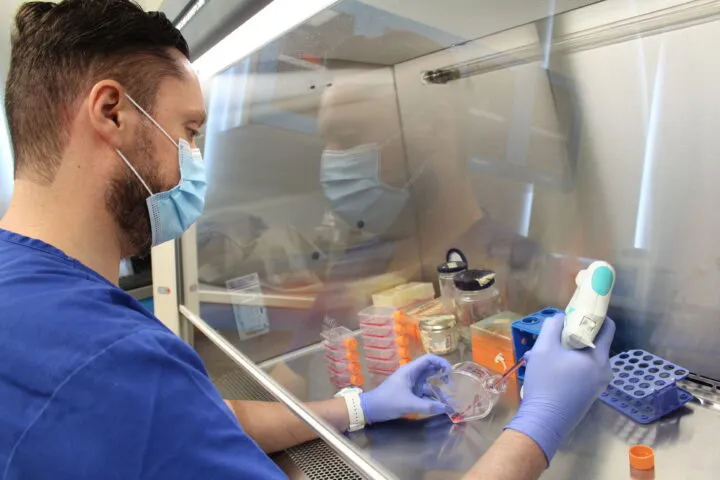
Una tarde de domingo, paseas por tu feed de redes sociales. De pronto, encuentras un video viral, uno más, pero este tiene pinta de confesión. Una persona mira fijo a la cámara, asegura haber perdido peso con una inyección milagrosa, la misma que el magnate más famoso de la tecnología tuiteó como su secreto para adelgazar. Hablan de Ozempic, un fármaco diseñado para tratar diabetes tipo 2 que se ha promovido de forma irresponsable y banal como una forma de bajar de peso. Eso que llaman milagro y que dista de ser un truco, incluye advertencias serias que pocos conocen.
Desde la década de 1950 se han propuesto fármacos para la obesidad, eventualmente fueron retirados por no pasar pruebas de seguridad y por sus graves efectos secundarios como daño cardíaco, insomnio y adicción. Décadas más tarde, llegaron sus reemplazos. Mauricio Vera, internista en el hospital ABC y endocrinólogo con alta especialidad en lípidos, riesgo cardiovascular y obesidad, explica que algunas de estas drogas se dirigen al sistema de recompensa del cerebro y otras al control metabólico o a la reducción del apetito.
El origen de un tratamiento imitador de hormonas
En 2017, la Administración de Alimentos y Medicamentos (FDA, por sus siglas en inglés) aprobó a Novo Nordisk la comercialización de su inyección de semaglutida, de nombre Ozempic, como tratamiento para la diabetes tipo 2. Cuatro años después, tras detectar una reducción de peso en los pacientes, la farmacéutica pidió a la agencia autorizar Wegovy, que es una dosis mayor del ingrediente activo. Se autorizó para el control de peso crónico en adultos con obesidad o sobrepeso, con al menos una afección relacionada a este; su uso, indicaron, debe acompañarse con una dieta baja en calorías y un aumento en la actividad física.
El bioquímico Hugo Alves Figueiredo, e investigador en el Tecnológico de Monterrey, explica que medicamentos como Ozempic están formulados con análogos de GLP-1 (Glucagón- like peptide-1). Una hormona que se encuentra en nuestro cuerpo de forma natural que tiene un efecto regulatorio.
Cuando comemos, nuestro cuerpo produce varias hormonas para ayudar a la digestión, una de ellas es GLP-1. Esta llega a distintos órganos y tejidos que tienen receptores para GLP-1, como lengua, músculo, cerebro, corazón, estómago, hígado y páncreas. Al llegar activan distintas células y funciones. En el páncreas, los receptores GLP-1 promueven la producción de insulina, la hormona que reduce los niveles de azúcar en sangre y suprime la producción del glucagón que eleva los niveles de azúcar. En el tracto intestinal retrasan el vaciado gástrico, controlando el apetito.
De forma natural, la hormona tiene un tiempo de vida corto. Los medicamentos basados en GLP-1, de uso semanal, se diseñaron para imitar y amplificar los efectos de la hormona. La semaglutida hace que la insulina funcione mejor en el cuerpo y ralentiza el movimiento gástrico para prolongar la sensación de saciedad. Su efecto en el cerebro es suprimir las ganas de comer.
Falta aprender a usar el fármaco
Novo Nordisk asegura que 25,000 nuevos pacientes en Estados Unidos empiezan a usar Wegovy cada semana. Alves, quien también es coordinador de proyectos de investigación estratégicos en TecSalud, el Instituto de Obesidad y la Escuela de Medicina apunta que estos fármacos deben considerarse como parte de una medicina personalizada y que falta aprender a usarlos, lo que implica definir las limitaciones de un medicamento que llega a distintos órganos y saber cuándo no usarlos.
Algunos factores de exclusión ya se conocen. Como tener un historial clínico con pancreatitis, porque tiene un fuerte efecto en este órgano. También está contraindicado en pacientes oncológicos porque se ha visto un efecto negativo en sus terapias. No se recomienda tampoco en personas con antecedentes personales o familiares de carcinoma medular de tiroides o con síndrome de neoplasia endocrina múltiple tipo 2.
Estudios en ratones muestran que el uso prolongado de otro análogo de GLP-1, la liraglutida, puede dañar la capacidad del páncreas de producir la insulina. Por otra parte, al suspender el uso de estos medicamentos la mayoría de las personas recuperan el peso perdido.
La obesidad no es un problema estético, es un desafío de salud pública. Pensar que se resuelve en soledad propicia conductas de riesgo como el uso de medicamentos no prescritos y desigualdad en el abordaje de políticas públicas por ser fármacos costosos. Representan un gasto de entre 1,349 y 968 dólares al mes.
La sociedad, dice Alves, debe ganar conciencia de que no es una medicina milagrosa y que tiene un efecto general debido a los receptores de GLP-1 dispersos en el cuerpo. Algunos efectos secundarios que menciona la FDA para Wegovy son náuseas, diarrea, vómitos, estreñimiento, dolores abdominal y de cabeza, fatiga, indigestión, mareos, distensión abdominal, eructación, hipoglucemia en pacientes con diabetes tipo 2, flatulencias, gastroenteritis y enfermedad por reflujo gastroesofágico.
Incluso, puede causar problemas de vesícula biliar, aumento del ritmo cardíaco, daño en la retina del ojo y comportamiento o pensamiento suicida. Además, se advierte su potencial para desarrollar tumores de células C de tiroides.
Para tratar, primero las definiciones
La obesidad, no es solo un número en la báscula. Causa 2.8 millones de muertes cada año y es prevenible. Estefanía Espitia, investigadora posdoctoral en el Instituto Nacional de Psiquiatría Ramón de la Fuente Muñoz, explica que aunque el Índice de Masa Corporal (IMC), definido como el peso dividido por la estatura al cuadrado en metros, se usa como regla para detectar la obesidad, está llena de excepciones que obligan a replantear cómo clasificarla.
Espitia apunta que como enfermedad el aumento de peso se estudia por la acumulación de grasa o tejido adiposo y cambios metabólicos.
Helen Lorenzo, integrante de la Unidad de Bioingeniería y Dispositivos Médicos del Institute for Obesity Research (IOR) del Tecnológico de Monterrey, indica que una fuerte señal de obesidad es el abultamiento del tejido adiposo en el abdomen, cuando los adipocitos acumulan más ácidos grasos o se dividen de forma acelerada. Esto provoca la liberación de lípidos en la sangre, mismos que en exceso modifican el funcionamiento de los órganos y produce un estado de inflamación crónico que deriva en síndrome metabólico —condiciones que preceden a padecimientos crónicos y degenerativos como la diabetes e hipertensión—.
Las soluciones serán integrales o no serán
Antes se han desarrollado fármacos para la obesidad centrados en la absorción de azúcar o de líquidos en el sistema gastrointestinal, también se han creado productos que buscan degradar los depósitos de grasa. Muchos de estos fármacos siguen en el mercado, “los análogos de GLP-1 van a encajar dentro de ese modelo, van a ser una opción más, pero las vías por las cuales se deben aplicar deben ser más limitadas”, agrega Alves Figueiredo.
Otras estrategias para tratar obesidad están en curso. Helen Lorenzo investiga moléculas de plantas y péptidos derivados de venenos de serpientes y arañas. Se espera que estas cambien la expresión de las células de la grasa, algo que denomina pardeamiento de adipocitos y se trata de permitir que un tipo de célula se comporte como las que queman grasa. El objetivo de la unidad es entregar estos compuestos mediante nanopartículas directo a las células objetivo.
Vera señala que el uso de los nuevos fármacos no es para todos, “no se vale enfermar al cuerpo para tener un cuerpo idealizado sin un objetivo de salud”. Por el contrario, se requieren criterios específicos, como haber intentado cambios en el estilo de vida, tener un índice de masa corporal alto y sufrir enfermedades relacionadas con la obesidad. Enfatiza en no dañar el cuerpo por una imagen ideal sin considerar la salud. Además, destaca la falta de estudios en personas no obesas y el riesgo de escasez para quienes los necesitan.
Aunque se aspire a tener medicamentos cada vez más específicos, Espitia, Vera, Alves y Lorenzo coinciden en que el tratamiento de la obesidad debe ser integral, es decir, supone ejercicio, acompañamiento nutricional, terapia psicológica y, cuando sea al caso, fármacos bajo control médico adecuado.
¿Te interesó esta historia? ¿Quieres publicarla? Contacta a nuestra editora de contenidos para conocer más marianaleonm@tec.mx