Por Enrique Guerrero y estudiantes de la APIS
Todos hemos visto esas películas en las que el mejor amigo del protagonista no es del todo un buen mejor amigo. Cuando el protagonista se encuentra en su momento de mayor debilidad, ¡el otro ataca donde más le duele!, o cuando menos, no ayuda a mejorar la situación.
Esta dramática relación amor-odio también puede llegar a ocurrir dentro de nuestro cuerpo y con nuestras propias células, sobre todo en el corazón, específicamente con la proteína de choque térmico 60 o HSP60. Además de ver cómo esta historia llega a un interesante desenlace, en este artículo verás y entenderás los avances científicos que se han desarrollado para entender a estos individuos proteicos en sus momentos de malicia cardiovascular.
Las proteínas de choque térmico
como apoyo en el corazón
Dentro de nuestro cuerpo tenemos diminutos trabajadores esenciales para el correcto funcionamiento de las células y el cuerpo en conjunto. Sin ellos, no podríamos transportar oxígeno a los diferentes tejidos de nuestro cuerpo, destruir moléculas que podrían dañarnos, nuestras células no se podrían dividir, entre muchas otras situaciones. ¿Adivinaste quiénes son estos trabajadores? ¡Estamos hablando de las proteínas!
Cada proteína tiene una función en particular, y en esta ocasión discutiremos sobre la proteína de choque térmico 60 (HSP60). Se llama “de choque térmico” puesto que, por allá de los años 60, se descubrió que estas proteínas eran muy abundantes en el cuerpo en presencia de altas temperaturas.
La HSP60 pertenece al grupo de las “chaperonas”, esto significa que sus funciones principales son asistir en el correcto plegamiento de otras proteínas, lo cual es importante para que puedan ejercer su función, y transportarlas a diferentes estructuras dentro de la célula. ¡Sí, como cuando tu mamá o tu papá te pedía que acompañaras a tu hermano menor a su primera cita para supervisarlo!
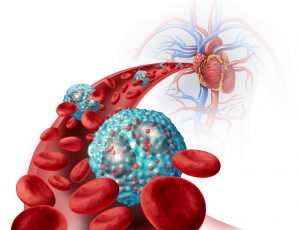
La alteración en la función de la proteína HSP60 provoca procesos inflamatorios y puede causar enfermedades cardiovasculares
Curiosamente, se ha encontrado que la alteración en la función de la HSP60 es causante de procesos inflamatorios y autoinmunes, específicamente en enfermedades cardiovasculares (ECV). ¿Qué quiere decir esto? Las enfermedades cardiovasculares son trastornos del corazón y la vasculatura, tales como la hipertensión, la aterosclerosis (acumulación de grasas y colesterol en las arterias), las arritmias, entre otras que culminan en la falla cardíaca. Estas enfermedades también afectan otros órganos, como los riñones y los pulmones. Cuando se presentan estos problemas, los tejidos cardiovasculares se dañan, sufriendo estrés y muerte celular. Todo esto causa que los mismos tejidos liberen HSP60 al espacio extracelular (recordemos que esta proteína pertenece al interior de la célula, ¡no al exterior!). Como respuesta a esta extraña presencia que el cuerpo no reconoce, se presenta una inflamación aún mayor, así como el reclutamiento de células del sistema inmune, las cuales atacarán a estos tejidos y los dañará aún más. El resultado será el avance de la enfermedad cardiovascular. ¡Traición!
A raíz de esto, varios estudios se han enfocado en la creación de terapias potenciales que consisten en “atacar” o “neutralizar” a la HSP60 extracelular, atenuando sus efectos negativos en este tipo de enfermedades.
Terapias y estrategias
- Anti-HSP60
La HSP60, a pesar de ser una proteína con un rol importante para el buen funcionamiento de la célula, también participa en la progresión de diferentes enfermedades cardiovasculares. Es por esto que hay moduladores farmacológicos cuyo trabajo consiste en bloquear a la HSP60. Un modulador es una sustancia (ya sea sintética o natural) que puede regular la actividad de alguna molécula en su ruta biológica natural o alterada, como con nuestra proteína de interés. Una de las maneras por las cuales estos moduladores anti-HSP60 pueden inhibir su función es bloqueando la unión del ATP, la moneda energética celular, a nuestra chaperona. Puesto que sus funciones son dependientes del ATP, al bloquear esta actividad, la HSP60 ya no saldrá al exterior de la célula y, por ende, ya no provocará un daño mayor e inflamación durante una enfermedad cardiovascular. Es como si le quitáramos a la HSP60 las baterías que necesita para funcionar. Muy pocas terapias de este tipo han sido desarrolladas para dirigirse hacia las HSP60, por lo que ésta es una vía nueva e innovadora que parecer ser muy prometedora.
- Anti-TLRs
Una terapia alternativa al uso de anti-HSP60 es inhibir los receptores celulares, es decir, algunas antenas con lo que la célula se comunica con el medio exterior. Estos receptores llamados receptor de tipo Toll o TLRs son un tipo de proteína del sistema inmunitario innato. Este consiste en los mecanismos de defensa con los que todos nacemos. Los TLRs (especialmente el TLR4) juegan un papel importante en la vía de la respuesta inflamatoria inducida por HSP60. A partir de esto, se ha demostrado que la inhibición de los TLR4 atenúa la inflamación del miocardio, que es la pared media del corazón, durante la isquemia o reducción del flujo sanguíneo.
- Estrategias de tolerización
Usualmente el sistema inmune, compuesto por diferentes células como los leucocitos, se dedica a defender al cuerpo de agentes externos a nuestro cuerpo, como virus y bacterias, que pueden resultar dañinos. Algo así como los policías y la guardia fronteriza. Es importante que éste cuente con un sistema de control ya que puede llegar incluso a dañarnos a nosotros mismos al estilo “Yo, Robot” con Will Smith. Para esto, el mismo cuerpo ha desarrollado diferentes mecanismos denominados de tolerancia.
La tolerización es la anergia de la respuesta inmune, es decir, cuando se inactivan los linfocitos al momento que se unen a un antígeno (un agente que altera al sistema inmunitario). Se ha demostrado que usar HSP60 como terapia para tolerancia vía oral lleva a una reducción del número y tamaño de placas en aterosclerosis en ratones con dietas altas en grasas y colesterol mediante la inducción de sistema inmunológico o inmunomodulación.
Conclusiones
Como vimos, las proteínas de choque térmico 60 son amigas del corazón, sin embargo, también pueden ser enemigas causando muchos daños. Cuando esto último sucede, investigaciones como las realizadas en el Tecnológico de Monterrey, por el Dr. Enrique Guerrero Beltrán de la Escuela de Medicina y Ciencias de la Salud, pueden ayudar a entender la actividad de la HSP60 y evitar las cascadas de inflamación iniciadas por estas proteínas en las enfermedades cardiovasculares.
El papel dual que tiene la HSP60 como inmunomoduladora y marcadora de inflamación hace de esta proteína un jugador interesante de estudio y experimentación que revela su potencial como opción terapéutica para combatir las enfermedades cardiovasculares. ¡Tal vez nos daría el poder de controlar la respuesta inflamatoria, así como el daño y muerte celular! En fin, esta historia de amor y odio entre la HSP60 y nuestro cuerpo, es una muy interesante, y no, no tiene por qué acabar mal, ¿concuerdas?
Los autores
El Dr. Enrique Guerrero Beltrán es profesor investigador del Tecnológico de Monterrey. Pertenece al Grupo de Investigación en Medicina Cardiovascular y Metabolómica, de la Escuela de Medicina y Ciencias de la Salud. Es miembro del Sistema Nacional de Investigadores.
Estudiantes de la Asociación de Promoción en Investigación en Salud (APIS)
Estudiantes de la Licenciatura de Médico Cirujano:
- Paula Navarro García
- Andrea Martínez Hernández
- Carolina María Harrsch de la Garza
- Catalina María Vargas González
- Norma Alicia Vázquez González
- René Alejandro Ponce de León
Estudiantes de la carrera de la Lic. en Biociencias:
- César González Zermeño
- Octavio Isaac Sauceda Villanueva
- Yulian Palmeros Barriga
¿Quieres saber más?
Este artículo de divulgación está basado en los siguientes artículos científicos:
- Heat shock protein 60 and cardiovascular diseases: An intricate love‐hate story. Indumathi Krishnan-Sivadoss, Iván A. Mijares-Rojas, Ramiro A. Villarreal-Leal, Guillermo Torre-Amione, Anne A. Knowlton, C. Enrique Guerrero-Beltrán
https://doi.org/10.1002/med.21723
https://onlinelibrary.wiley.com/doi/full/10.1002/med.21723